クローン病
Medical
〒558-0013大阪市住吉区我孫子東2丁目7番38号 クリニックステーションあびこ 4F
地下鉄あびこ駅より徒歩1分
06-6115-7064Medical
クローン病は炎症性腸疾患のひとつで、主に小腸や大腸などの消化管に炎症が起きることによりびらんや潰瘍ができる原因不明の慢性の病気です。主な症状としては、腹痛、下痢、血便、発熱、肛門付近の痛みや腫れ、体重減少などがあります。また、さまざまな合併症が発現することがあります。
クローン病は、厚生労働省から難病に指定されていますが、適切な治療をして症状を抑えることができれば、健康な人とほとんど変わらない日常生活を続けることが可能です。
私たちの体には免疫系という防御システムが備わっていて、ウイルスや細菌などの異物の存在を察知すると体内から追い出そうと活動します。このときに腫れや痛み、発熱などの反応が起こります。この反応のことを「炎症」と呼んでいます。
炎症は体にとって不可欠なものですが、過剰に起こると体を傷つけることになります。炎症が消化管に起こる病気を総称して「炎症性腸疾患」といいます。
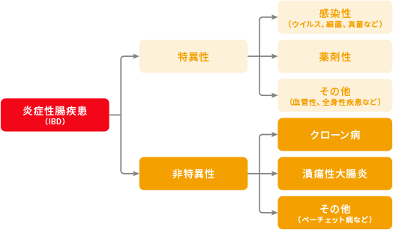
炎症性腸疾患のうち、細菌や薬剤などはっきりした原因で起こるものを特異的炎症性腸疾患といいます。感染性腸炎、抗生物質等の薬剤で起こる薬剤性腸炎、虚血性腸炎、腸結核などは特異的炎症性腸疾患です。炎症を起こす原因がはっきりしている場合には、原因を取り除く治療を行います。
しかし、炎症性腸疾患のなかには、原因がわからない非特異的炎症性腸疾患もあります。クローン病はそのひとつで、1932年にニューヨークのマウントサイナイ病院のブリル・バーナード・クローン医師らによって初めて報告されました。「クローン病」とは、この医師の名前から付けられた病名です。
クローン病と似た病気で同じく非特異的炎症性腸疾患に属するものに、潰瘍性大腸炎があります。クローン病は口腔から肛門まで消化管のどの部位にも炎症が起こる可能性があるのに対して、潰瘍性大腸炎は炎症の部位が大腸に限局しているのが特徴です。
―炎症性腸疾患の分類―
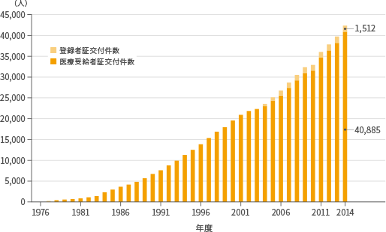
クローン病は、以前はまれな疾患とされていましたが、年々増加し続け、平成26年度は日本で約4万人の患者さんが登録されています。患者数が急増した背景には、内視鏡による診断法が向上したことや、この疾患に対する認知度が向上したことも関係していると思われますが、食事を含む生活習慣の西洋化の影響も大きいと考えられています。
―クローン病医療受給者証・登録者証交付件数の推移―
発症時期は10~20代が多く、男性で20~24歳、女性で15~19歳が最も多くなっています。2:1の割合で男性の方に多くみられます。
―クローン病の推定発症年齢―

―クローン病の診断―
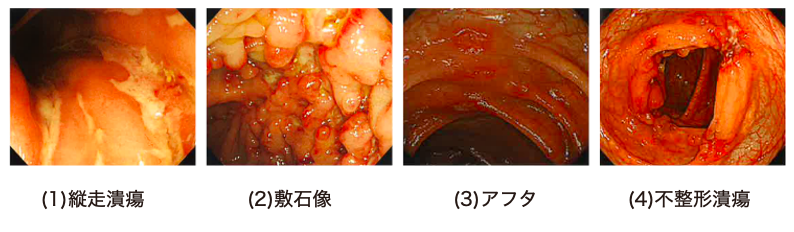
クローン病の診断では、内視鏡検査やX線造影検査、病理組織検査などを行います。特に内視鏡像で下記のような潰瘍がみられることが特徴です。
―クローン病の病像―
クローン病では、縦方向に走る長い潰瘍(縦走潰瘍)、潰瘍によって囲まれた粘膜が盛り上がり、丸い石を敷いたようにみえる状態(敷石像)、腸の粘膜に、口内炎のような浅い潰瘍(アフタ)、形が整っていない潰瘍(不整形潰瘍)が現れます。
―病変部の写真を見る―
―病変のできる部位―
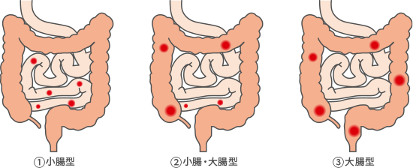
クローン病には、病変のできる部位によって異なる病型があります。主に小腸にできる小腸型、小腸と大腸にできる小腸・大腸型、主に大腸にできる大腸型の3つに分類されており、それぞれ症状と治療法が異なります。最もよく病変ができる部位は、回腸(小腸の最後の部分)と大腸ですが、腸以外でも、口から肛門に至る消化管のどの部分にも起こる可能性があります。炎症・潰瘍が飛び飛びにできることが特徴です。
―クローン病の病変部位による分類―
クローン病の症状は患者さんによってさまざまで、病気の状態によっても変わります。初期症状で最も多いのは下痢と腹痛で、半数以上の患者さんにみられます。さらに、血便、体重減少、発熱、肛門の異常(切れ痔や肛門の潰瘍、肛門の周囲に膿がたまるなど)が現れることもあります。
クローン病の炎症は浅い粘膜から始まり、深い粘膜へと進行します。腸管壁の深くまで炎症が進行すると、腸にさまざまな合併症(腸管合併症)が起こることがあります。そのほか、腸以外の全身に合併症(腸管外合併症)が起こることもあります。
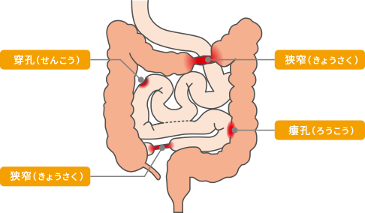
腸管合併症としては、狭窄(炎症を繰り返すことで腸管の内腔が狭くなる)、穿孔(深い潰瘍ができて腸に穴が開く)、瘻孔(腸どうし、あるいは腸と他の臓器や皮膚がつながる)、膿腫(膿がたまる)などのほか、まれに大量の出血、大腸・肛門癌がみられます。また肛門病変が特徴的で、痔瘻や肛門周囲膿瘍によりクローン病が見つかる場合も多いです。
―クローン病の腸管合併症―
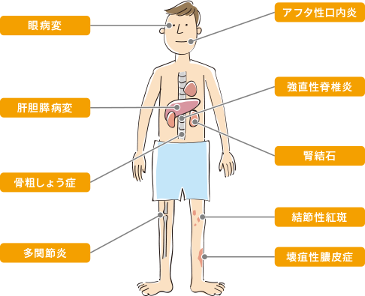
腸管外の合併症としては、関節、皮膚や眼の病変などがあります。関節の病変は30%以上の患者さんに、皮膚の病変は2%程度の患者さんに、眼の病変は1~2%の患者さんにみられます。そのほかにも、アフタ性口内炎、肝胆道系障害、結節性紅斑などがみられることがあります。
―クローン病の腸管外合併症―
クローン病は、寛解(症状が落ち着いている状態)と再燃(症状が悪化している状態)を繰り返しながら慢性の経過をたどりますが、命に大きな影響を及ぼす疾患ではないと考えられています。
クローン病は原因が不明であるため、腸管の炎症を抑えて症状を鎮め寛解に導くこと、そして炎症のない状態を維持することが治療の主な目標になります。
内科的治療(薬物療法と栄養療法)が主体となりますが、内科的治療が有効でない場合や腸閉塞、穿孔などの合併症では外科治療が行われることもあります。
―クローン病の重症度と治療法―
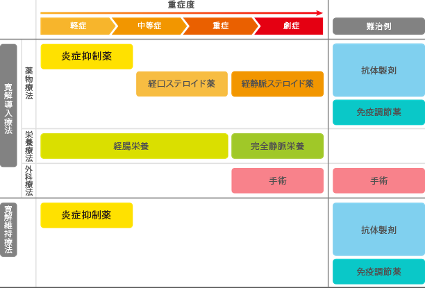
薬物療法としては、主に軽症の場合は一部のステロイドや炎症抑制薬が用いられ、炎症が強い場合には、炎症抑制作用が強いステロイドが用いられます。免疫調節薬(免疫を抑制するプリン拮抗薬など)、生物学的製剤である抗体製剤などが用いられることもあります。
食事からの刺激を減らして腸の炎症を鎮めつつ、栄養状態を改善していくために、栄養剤を投与する治療方法です。経腸栄養療法と完全静脈栄養療法があります。
―血球成分吸着除去療法―

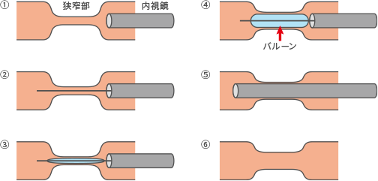
狭窄を起こした腸管まで内視鏡が到達する場合には、内視鏡を用いてバルーン(風船)で狭窄を広げることもあります。
―内視鏡的バルーン拡張術―